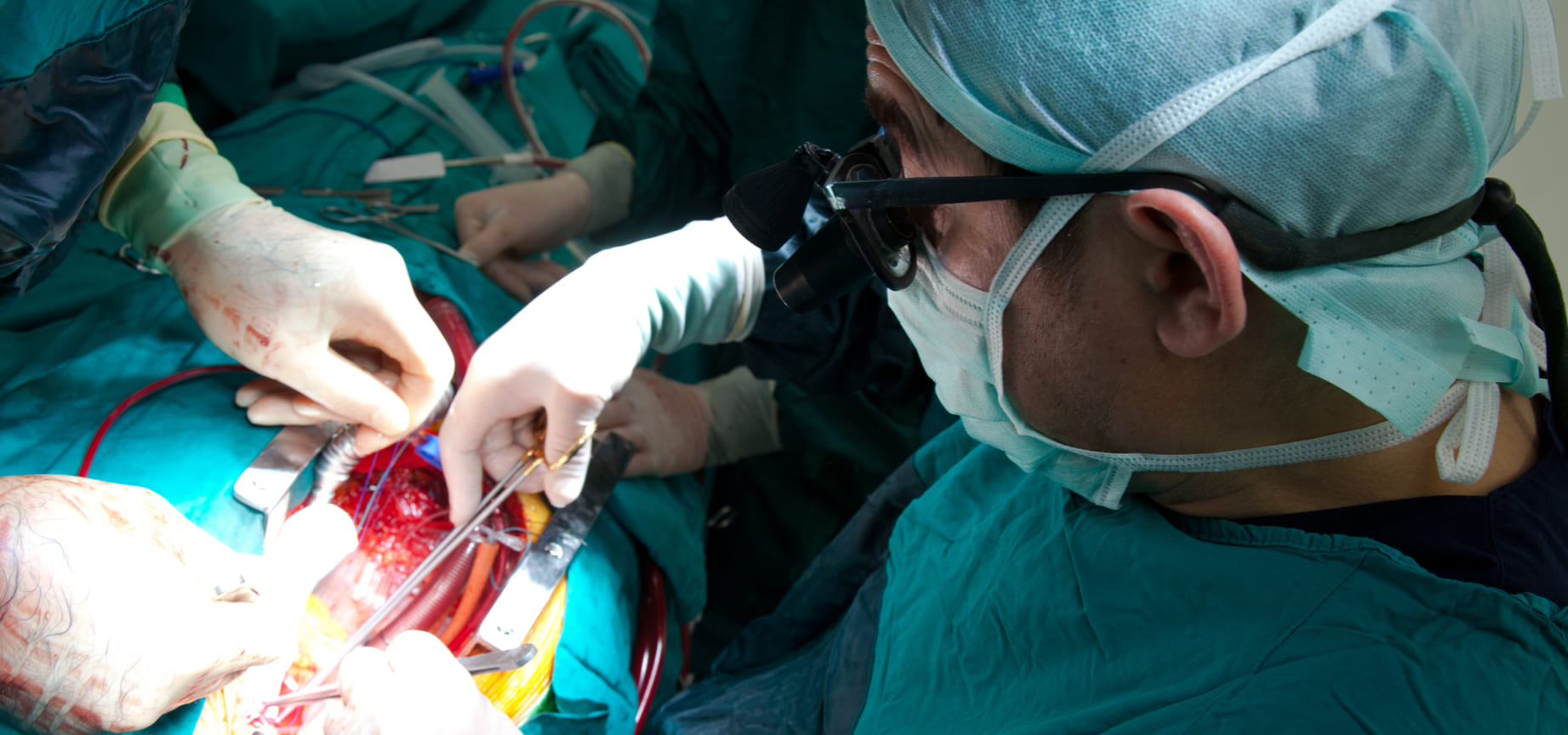
Reemplazo de válvula aórtica transcatéter

Vital los programas de STEMI para tratar los infartos
14 de febrero de 2019
AUSPICIADO POR HOSPITAL EPISCOPAL SAN LUCAS
Por: Alejandro J. López Más M.D., CCU Director, Invasive Cardiology and Interventional, Cardiology Attending, Cardiovascular Diseases Fellowship Hospital Episcopal San Lucas, Ponce.Chief Cardiac Catheterization Laboratory Hospital Damas, Ponce PR., Assistant Professor Ponce School of Medicine.
La válvula aórtica es la estructura que permite el paso de sangre desde el corazón hacia el sistema arterial que lleva sangre a todo el cuerpo. Ésta se encarga de que la sangre que sale del corazón, no regrese a este una vez termina la contracción y ocurre la relajación. La estenosis aórtica es una condición que ocurre cuando se produce una estrechez en la válvula que ocasiona que la velocidad de la sangre, a través de ésta sobrepase los 2 metros por segundo. Estenosis aórtica severa significa una velocidad máxima a través de la válvula de 4 metros por segundo o un área valvular de menos de 1 cm2.
Hay tres causas comunes para estenosis aórtica: una válvula anormal desde el nacimiento (ya sea bicúspide o unicúspide) con calcificación sobre impuesta, enfermedad degenerativa calcifica de una válvula de 3 cúspides (normal) o enfermedad reumática valvular, caracterizada por fusión de las comisuras y un orificio central pequeño. La presentación clásica de estenosis aórtica es fallo cardíaco (fatiga al esfuerzo), angina (dolor de pecho) o síncope (pérdida de conocimiento).

Usualmente la estenosis aórtica es una enfermedad indolente que puede estar presente por años sin causar problemas, pero una vez causa síntomas, la probabilidad de complicaciones y hasta causar la muerte aumenta exponencialmente.
El factor más importante para predecir mortalidad en esta enfermedad es el desarrollo de síntomas. Un paciente de estenosis aórtica severa que presenta angina tiene una mortalidad de 50% a 5 años sin reemplazo de válvula. Un paciente que se presenta con síncope o pérdida de conocimiento tiene una mortalidad del 50% a 3 años sin reemplazo de válvula. Los pacientes que presentan en fallo cardíaco franco tienen la peor sobrevida con una mortalidad del 50% a 2 años. Si a estos pacientes se les brinda la oportunidad de un reemplazo de válvula aórtica, la sobrevida es más de 75% a 10 años.
El tratamiento de esta enfermedad por muchos años ha sido reemplazo de la válvula aórtica por medio de cirugía. Esta mejora dramáticamente la sobrevida y los síntomas de estos pacientes. El problema es que la esta cirugía, aunque es un procedimiento bastante seguro; puede ser riesgosa en pacientes con muchas condiciones médicas coexistentes. También, hay factores anatómicos que pudieran impedir una cirugía abierta como una aorta de porcelana (bien calcificada), radiación de mediastino previa, pericardiectomía previa con adherencias, o cirugía de corazón abierto previa con un puente de mamaria izquierda patente justamente debajo del esternón.
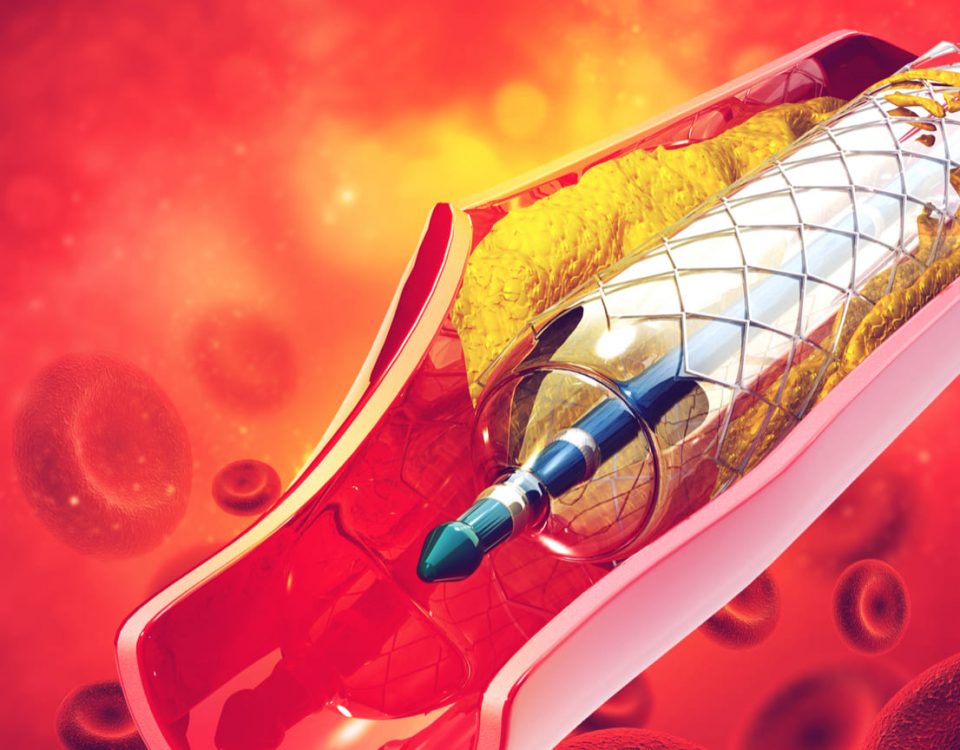
Gracias a estos pacientes de alto riesgo y estas limitaciones quirúrgicas, se desarrolló la valvuloplastía aórtica, pero históricamente los resultados de este procedimiento han tenido corta duración y se reserva este procedimiento para pacientes que no son candidatos a TAVR o como un puente para mejorar al paciente antes de realizar le un procedimiento de válvula percutáneo. Por esta razón precisamente es que se desarrolla la tecnología para implantar válvulas percutáneas.
Las válvulas de este tipo que han sido aprobadas por el FDA para posición aórtica son:
La Edwards Sapien THV, que es una válvula que se posiciona con un balón inflable. Está compuesta de una estructura de acero inoxidable que rodea una válvula bovina pericárdica y un material para sellar en la base.
-La SAPIEN XT es la segunda generación de la válvula en la que el metal se cambió por cobalto chromium para hacerla compatible con catéteres de transporte más pequeños.
-La Sapien 3 es la tercera generación de esta válvula en la que se redujo la cubierta de metal para no interferir en el origen de las coronarias, se cambió la estructura metálica para lograr mejor fuerza radial y bajar más aún el tamaño del sistema de implante; y se mejoró la estructura de la válvula pericárdica además del material de sellado en la base.
-La Corevalve de Medtronic incorpora una estructura metálica de nitinol que se expande sola, una válvula porcina pericárdica y un sello pericárdico.
-La Evolut R es la segunda generación de esta válvula y en esta se disminuyó el tamaño del sistema de entrega de la válvula y además permite recapturar y reposicionar la válvula de ser necesario.
-La Evolut Pro es la tercera generación de esta válvula en la que se añade una recubierta externa de tejido pericárdico para disminuir la incidencia de insuficiencia perivalvular. En la medida que esta tecnología ha seguido mejorando, los resultados son cada vez mejores y con menos complicaciones. Además, estos sistemas de entrega pueden navegar por arterias femorales tan pequeñas como 5 mm, lo que ha disminuido grandemente el uso de otros lugares de acceso. También siendo mucho más pequeños los sistemas de entrega, cada vez se realizan procedimientos completamente percutáneos sin la necesidad de realizar una incisión quirúrgica en el área de acceso. Por todas estas razones se han seguido estudiando estas válvulas en poblaciones de un riesgo de cirugía más bajo y se ha logrado la aprobación de FDA para pacientes de riesgo extremo, riesgo alto y más recientemente para pacientes con un riesgo quirúrgico intermedio.
En la actualidad existen muchas compañías a nivel mundial que se encuentran en diferentes etapas de desarrollo de sus propias válvulas aorticas percutáneas. Inclusive, también hay compañías estudiando válvulas en posición mitral, tricúspide y pulmonar. En la medida en que siga mejorando la tecnología y tengamos disponibilidad de todo este armamento, la necesidad de cirugía abierta, con todas las implicaciones que esto conlleva; va a ser cada vez menor.
No obstante, es importante recordar que, aunque cada vez estos procedimientos son menos invasivos, estos deben ser realizados por un equipo multidisciplinario que incluye tanto a un cardiólogo intervencional como a un cirujano cardiotorácico. Este tipo de cirugías deben ser realizadas en salas con capacidad de convertir un procedimiento percutáneo en una cirugía abierta a la mayor brevedad posible, en caso de que ocurriese una complicación. El equipo también debe incluir un médico geriatra o internista, psicología, rehabilitación y sistemas de apoyo social, tanto para el paciente como para la familia.





Comentarios de Facebook